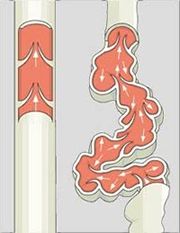
Gesunde Venen
haben Ventile, die Venenklappen, die den Rückstrom des Blutes nach unten verhindern. Da das Herz das Blut nur unzureichend ansaugen kann, benötigen die Venen die „Wadenmuskelpumpe„: bei jedem Schritt drücken die Muskeln auf die Venen. Die Venenklappen leiten das Blut nach oben und verhindern den Rückstrom.
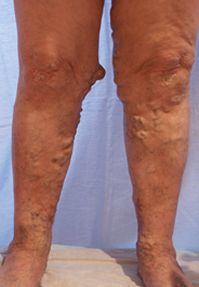
Krampfadern
haben keine intakten Klappen. Das Blut staut ungebremst nach unten, die Venen werden ausgeweitet und schlängeln sich.
Die oberflächlichen Beinvenen
Jedes Bein hat zwei große oberflächliche Stammvenen. Bei Krampfadern dieser beiden Venen sprechen wir von Stammkrampfadern ( Stammvarikose).
Die große Rosenvene (Vena saphena magna) zieht vom Innenknöchel zur Leiste, wo sie knapp unterhalb des Leistenbandes in die tiefe (zwischen den Muskeln eingebettete) Oberschenkelvene einmündet.
Die kleine Rosenvene (Vena saphena parva) zieht vom Außenknöchel zur Kniekehle, wo sie in die Kniekehlenvene, die ebenfalls in der Muskulatur eingebettet ist, einmündet.
Seitenäste münden in die großen Stammvenen. Sie verlaufen meist schräg über den Ober- und Unterschenkel.
Die Untersuchung der Venen
beinhaltet:
- die Krankengeschichte (Anamnese) mit aktuellen und früheren Beschwerden, früheren venösen Erkrankung (Thrombosen?, Venenentzündungen?, Lungenembolien?), sowie Behandlungen (Operation?, Verödung?, Blutverdünnung?) sowie medikamentösen Behandlungen.
- die körperliche Untersuchung (Status) zeigt dem Arzt den derzeitigen Zustand der Beine (Schwellungen? Verhärtungen oder Verfärbungen der Haut?, Ekzem?, Narbe nach Geschwür? Geschwür?). Weiterhin sind Fehlstellungen der Beine, die die Wadenmuskelpumpe weniger effizient machen, bedeutend.
- die Ultraschalluntersuchung zeigt sowohl das Gewebe in Grautönen wie den Blufluss in Farbe; er ist unser wichtigstes Diagnosemittel sowohl für Thrombosen wie für Krampfadern.
- Die Röntgenkontrastmitteldarstellung der Venen (Phlebographie)ist mittlerweile fast vollkommem durch den Ultraschall ersetzt worden.
- Die Lichtreflexionsrheographie (LRR) (unblutige Venendruckmessung) untersucht mittels Licht den Stauungszustand der Haut und die Pumpfunktion der Venen.
Thrombosen sind …
ein Gerinnsel in den tiefen Venen. Thrombosen verhindern den Abfluss des Blutes zum Herzen hin. Andererseits kommt es zu einer Reizung und Entzündung der Venenwand.
Die Zeichen für Thrombosen
der Schmerz kann sich als schmerzhaftes Spannungsgefühl, Knoten, knotiger Druck oder Muskelkater äußern.
die Schwellung aufgrund des verminderten Blutabstroms (bei bettlägerigen Patienten oft nicht vorhanden).
eine Dunkelverfärbung der Haut insbesondere in ausgeprägten Fällen, wenn es zu einer Stauung des dünkleren Venenblutes im betroffenen Bein oder Arm kommt.
Ursachen der Thrombosen
Thrombosen sind ein weithin bekanntes und gefürchtetes Krankheitsbild. Etwa eine Person auf 1000 Einwohner erkrankt daran.
Allgemein nimmt das Thromboserisiko mit dem Alter zu, es findet sich in einzelnen Familien auf Grund von vererbten Gerinnungsstörungen gehäuft, Frauen neigen häufiger zu Thrombosen. Insbesondere nach Unfällen, bei längerer Bettlägerigkeit oder schwerer Krankheit ist das Thrombosen-Risiko deutlich erhöht.
Folgen von Thrombosen: die Lungenembolie
Thrombosen haften in den ersten Tagen nicht fest an der Venenwand, kann sich ablösen und in die Lunge abschießen, wo es die Lungengefäße verlegt: eine Lungenembolie. Schlimmstenfalls kann der Kreislauf und die Atmung zusammenbrechen und zum plötzlichen Tod führen. Die meisten Lungenembolien sind glücklicherweise weniger schlimm. Oft verspürt der Patient gar nichts, es kann zu Atemnot kommen, stechendem Schmerz beim Atmen, schnellem Atmen und schnellem Pulsschlag. Solche Beschwerden müssen in jedem Fall ernst genommen und ohne Zeitverlust abgeklärt werden. Lungenembolien sind die dritthäufigste Todesursache und führen 4 x so häufig zum Tode wie Verkehrsunfälle.
Das Lungenembolierisiko ist stark abhängig vom Entstehungsort der Thrombose: im Arm-, Schulter- und Halsbereich ist eine Embolie selten, das Risiko ist im Bein- und Beckenvenenbereich deutlich höher.
Folgen von Thrombosen: das posttrombotische Syndrom
Chronische Folge ist das sogenannte postthrombotische Syndrom: durch die Zerstörung der Venenklappen entsteht ein Blutstau in den Venen wie oben beschrieben mit
Schwellung (Stadium 1),
Braunverfärbung, Verhärtung der Haut, Ekzeme (Stadium 2)
letztlich manchmal ein Geschwuer( Stadi m 3).
Da die tiefen Venenklappen irreparabel geschädigt werden und eine Operation nur in Einzelfällen zweckmäßig ist, ist der Schaden nach Thrombosen dauerhaft und bedarf einer lebenslangen Behandlung (mehr oder weniger intensiv). Mit gewohnheits-mäßigem Tragen von Kompressionsstrümpfen, selten ergänzt durch Bandagen, lassen sich die Folgen allerdings meist gut beherrschen und die Folgen des Venenstaus verhindern oder mindern
Ein Verdacht auf Thrombose
besteht (s.o) beim nicht bettlägerigen Patienten bei pötzlich oder innerhalb von Tagen aufgetretener einseitiger Schwellung, dumpfen knotigen Schmerzen oder dunkler Verfärbung des Beines, die nicht durch eine andere bekannte Erkrankung erklärt werden kann.
Ein Ausschluß eines frischen thrombotischen Geschehens ist durch einen einfachen Bluttest, den sogenannten D-Dimer – Test möglich. Dieser Test wird in vielen Krankenhäusern durchgeführt.
Die Ultraschalluntersuchung (Duplexsonographie)
erlaubt in der Hand des geübten Untersuchers ihrerseits mit sehr groer Zuverlssigkeit sowohl den Ausschlu wie die Feststellung einer Thrombose, sie erlaubt, die Ausdehnung und in gewissem Umfang auch die Altersbestimmung der Gerinnsel sowie deren Gefährlichkeit bezüglich einer Lungenembolie zu erfassen.
Die Röntgenkontrastmitteldarstellung
der Venen (Phlebographie) ist in den letzen Jahren zusehends durch die Duplex-Sonographie bzw. Triplex-Sonographie ersetzt worden bei der Beurteilung von fraglichen Thrombosen.
Die Behandlung der Thrombosen
Die Thrombose fixieren: Bandagen
Erste Maßnahme ist das Fixieren des Gerinnsels im Bein, um eine Lungenembolie zu verhindern. Dies erfolgt durch eine festsitzende Bandage.
Blutverdünnung
Um eine Ausdehnung der Thrombose zu verhindern, wird die Gerinnungsfähigkeit des Blutes herabgesetzt, anfangs mit Heparin – Spritzen, anschließend mit Tabletten (Sintrom oder Marcoumar). Die Blutverdünnung wird über 3 Monate bis zu einem Jahr durchgeführt, weil in diesem Zeitraum das Risiko neuer Thrombosen besonders groß ist. Nach wiederholten Thrombosen, oder bei familiärer Thromboseneigung kann auch eine lebenslange Blutverdünnung zweckmäßig sein.
Blutverdünnung
Ziel der Behandlung ist, die Bildung von (weiteren) Gerinnseln in Ihren Blutgefäßen, die Sie gefährden könnten, zu verhindern.
HEPARIN wirkt je nach Spritzenart innerhalb von Minuten oder innerhalb von Stunden und wird zur Einleitung der Behandlung im Krankenhaus über eine Venen oder unter die Haut gespritzt, selten ( z.B. in der Schwangerschaft) auch über längere Zeit für die häusliche Anwendung verordnet. Gefährdete Patienten können sich Heparin zum Schutz vor einer Reisethrombose selber einmalig vor Reisebeginn spritzen.Bei den modernen Präparaten ist eine Überwachung der Gerinnungsfähigkeit nicht mehr erforderlich. Nur die Zahl der Blutplättchen, die gelegentlich unter Heparin abfällt, sollte kontrolliert
werden.
Die Reisethrombose
Lange Reisen mit ununterbrochenem Sitzen, insbesonders Langstreckenflüge sind möglicherweise mit einem gering (?) erhöhten Thromboserisiko verbunden.
Grund zur Sorge oder gar Panik – wie von manchen Boulevardblättern in letzter Zeit verbreitet („Thrombose: der Tod fliegt mit!“ , „2000 Passagiere sterben jedes Jahr an Thrombosen“ – besteht nicht. Die sogenannte „Reisethrombose“ ist seit Jahren untersucht und keine Erfindung des Tagesjournalismus. Sorgfalt und Vernunft mögen hier vor sinnloser Sorge schützen!
Von einer Reisethrombose wird gesprochen wenn eine Thrombose innerhalb von 2 Wochen nach einer Reisezeit mit Sitzen über 5 Stunden eintritt.
Wie können und sollen Sie dieses geringe Risiko senken? Um möglichst große Sicherheit zu bieten, wurden vor geraumer Zeit Empfehlungen, an denen österreichische Ärzte maßgeblich beteiligt waren, erstellt.
Die Empfehlungen richten sich nach dem persönlichen Risiko:
Niedriges Risiko
jede Person, die mehrere Stunden (über 4 bis 5 Stunden) sitzend reist (auch im Zug oder Auto.
Mittleres Risiko:
wenn 2 der folgenden Risikofaktoren zutreffen:
Alter über 40 Jahren
grenzwertige Herzschwäche („Insuffizienz“)
stärkere Krampfader
„Pille“
Übergewicht
Schwangerschaft
Hohes Risiko:
wenn einer der folgenden Risikofaktoren zutrifft:
eine frühere Thrombose
Krebserkrankung
bekannte Thromboseneigung in der Familie
Ruhigstellung eines Beines durch eine Gipshülse
kürzliche Operation mit hohem Thromboserisiko
Allgemeine Vorbeugemaßnahmen
Aktivieren der Wadenmuskeln durch auf und ab bewegen des Fußes im Sprunggelenk (so werden die Wadenmuskelvenen immer wieder entleert, das Blut fliesst schneller, die Entstehung eines Gerinnsels wird unwahrscheinlicher). Zehenwackeln ist lustig aber nicht ausreichend. Wenn möglich jede halbe Stunde kurz gehen.
Ausreichend Flüssigkeit zu sich nehmen, allerdings keinen Alkohol, keinen Kaffee oder schwarzen Tee, die entwässerne und so das Blut eher eindicken. Dies gilt besonders für Flugzeuge, deren Kabinenluft sehr trocken ist.
Zwischendurch kräftig Durchatmen : das Herz saugt das Venenblut verstärkt aus den Beinen.
Spezielle Maßnahmen
Bei geringem Risiko sind die allgemeinen Massnahmen ausreichend.
Bei mittlerem Risiko sollten zusätzlich kurze Gummikompressionsstrümpfe getragen oder die Unterschenkel bandagiert werden.
Bei hohem Risiko ist die Verabreichung einer die Blutgerinnung herabsetzenden Spritze mit einem niedermolekularen Heparin erforderlich.
Diese Spritze schützt für 24 Stunden. Der Reisende kann sie sich nach Erklärung durch den Arzt leicht selber verabreichen (z.B. bei der Rückreise).
REDEN SIE MIT IHREM HAUSARZT.
Die Chronische Veneninsuffizienz
Stadium I:
- schwere müde Beine, vor allem bei längerem Stehen oder Sitzen, zusätzlich verstärkt durch Wärme (Sonne)
- Spannungsgefühl der Haut bis zu schmerzhaftem Spannen
- Schwellung der Knöchel und Unterschenkel gegen Abend zunehmend. Die Schwellung entsteht durch den überhöhten Druck in den Venen, es kommt zum Austritt von Wasser und Eiweiß in die Haut.
- nächtliche Wadenkrämpfe werden kaum durch Krampfadern verursacht, eine Krampfneigung kann aber durch Krampfadern verstärkt werden!
- auch ein Kribbeln und Unruhegefühl in den Beinen kann durch Krampfadern verstärkt, gelegentlich auch verursacht werden.
Stadium II:
Im Stadium II kommt es zusätzlich zu
- einer Braunverfärbung der Haut: wenn der Druck des Blutes in den Venen über lange Zeit stark erhöht ist, kommt es langfristig in den kleinsten Venen zu einem Austritt von Blutkörperchen in die Haut. Anfänglich kommt es zu roten Punkten. Auch wenn die Blutzellen abgebaut werden, bleibt das Bluteisen in der Haut liegen und legt sich als braunes Pigment in der Haut ab.
- Verhärtung der Haut durch bindegewebige Durchwachsung des abgelagerten Eiweißes. In der weiteren Folge kann es auch zu einer Verknöcherung und Verkalkung dieses Bindegewebes kommen.
- Ekzeme: Auf längerzeitigen hohen Stau reagiert die Haut mit einer Entzündung: das juckende Ekzem.
Stadium III:
Bei Fortbestehen der Hautschädigung durch unbehandelte Krampfadern kommt es zum sowohl tagsüber wie auch nachts extrem schmerzhaften Hautgeschwür („Ulcus „).
Tipps zur Lebensführung bei Venenleiden
Die drei S und drei L Regel
Sitzen und Stehen ist schlecht, lieber Liegen oder Laufen:
Meiden sie langes Sitzen oder Stehenterbrechung, wenn möglich aktivieren sie zwischendurch die Wadenmuskelpumpe durch Ziehen bei längerem Stehen oder Auf- und Abbewegen der Fußspitze bei längerem Sitzen.
Lagern sie die Beine nach Möglichkeit hoch, eventuell auch nachts (vor allem bei Beinschwellungen), wobei eine Erhöhung des Fußendes um 5-10 cm ausreicht. Hierbei sollten die Beine in den Kniekehlen nicht durchgestreckt sein (dies wird von speziellen Venenkissen berücksichtigt). Spezielle venengymnastische Übungen führen zu einer zusätzlichen Entstauung.
Sportarten, die die Ausdauer fördern sind günstig, Sportarten mit betätigen der Bauchpresse (z.B. Gewichtheben) sind ungünstig. Insbesondere empfehlenswert sind: Radfahren, Schwimmen, Walking und Laufen.
Kälteanwendungen
fördern die Engstellung der Venen, Wärmeanwendungen fördern eine Weitstellung der Venen: duschen Sie morgens immer wenn möglich auch mittags und abends ihre Beine kühl ab, meiden Sie Wärme über 28 °C, nehmen sie von starken Sonneneinstrahlungen, extrem heißen Saunagängen Abstand (bis zu acht Minuten je Gang, nicht auf der obersten Stufe, nicht im Sitzen, mit herabhängenden Beinen, sondern liegend, eventuell mit erhöhten Beinen, anschließend ausgiebiges Abkühlen).
Hormontabletten („Pille“)
entsprechen einer künstlichen Schwangerschaft und fördern die Entstehung von Krampfadern und Besenreisern.